
Cristhian Jacinto Macas Quevedo a; María Judith Naranjo Escobar b; Geovanny Gabriel García Cox c; Jenniffer Katherine Molina Peñaherrera d
DOI: 10.26820/reciamuc/3.(2).abril.2019.280-295
URL:http://reciamuc.com/index.php/RECIAMUC/article/view/339
Código UNESCO:3205 Medicina Interna
Tipo de Investigación: Artículo de Revisión
| Recibido: 21/02/2019 | Aceptado: 10/03/2019 | Publicado: 30/04/2019 |
| Correspondencia: cordonesmanuel@gmail.com | ||
a. Médico; drcristhianmacas@gmail.com
b. Médico; mariajudithnaranjo@gmail.com
c. Médico; geovanny_gc@yahoo.es
d. Médico; jenny1428_Kath@hotmail.com
Según indica la OMS. La hemorragia digestiva es un síndrome de elevada incidencia y tasa de mortalidad. Sin embargo, la endoscopía a partir de la década del 70 ha constituido un importante avance en el diagnóstico de estos pacientes. La video-endoscopia ocupa una posición importante en la evaluación diagnóstica y manejo terapéutico de la hemorragia digestiva alta (HDA). La seguridad, refinamiento anatómico, y su capacidad para obtener muestras de tejido soportan su uso como principal instrumento diagnóstico. Las amplias diversidades de instrumentos endoscópicos disponibles permiten ampliar su aplicación diagnóstica y terapéutica a un amplio rango de patologías, tanto benignas como neoplásicas, precisando de esta manera la causa y el origen de la hemorragia en la mayoría de los casos. La metodología de la investigación es de tipo revisión bibliográfica. Entre las conclusiones se confirma que la técnica de la videoendoscopsia digestiva alta es el procedimiento menos invasivo que se puede emplear para combatir la hemorragia digestiva alta. Aparte es un procedimiento en el cual no se emplea mucho tiempo y su periodo de recuperación es rápido, disminuyendo los días para recibir el alta hospitalaria. La hemorragia digestiva alta analizada en todos los trabajos consultados se da con mayor frecuencia en los hombres que en las mujeres. Aparte que la afección se presenta a partir de los 50 años. No se recomienda la realización del procedimiento en pacientes pediátricos o personas menores de 18 años y esto debido más que todo a la sedación y al procedimiento endoscópico como tal.
Palabras Claves: Endoscopia; Video; Hemorragia; Ulcera; Alta.
As indicated by WHO. Digestive hemorrhage is a syndrome with a high incidence and mortality rate. However, endoscopy from the 70s has been an important advance in the diagnosis of these patients. Video-endoscopy occupies an important position in the diagnostic evaluation and therapeutic management of upper gastrointestinal bleeding (HDA). Safety, anatomical refinement, and its ability to obtain tissue samples support its use as the main diagnostic instrument. The wide diversity of available endoscopic instruments allows to extend its diagnostic and therapeutic application to a wide range of pathologies, both benign and neoplastic, thus specifying the cause and origin of the hemorrhage in most cases. The research methodology is a bibliographic review type. Among the conclusions, it is confirmed that the technique of upper digestive videoendoscopsy is the least invasive procedure that can be used to combat upper gastrointestinal bleeding. Apart from that, it is a procedure in which not much time is used and its recovery period is fast, reducing the days to receive hospital discharge. The upper gastrointestinal bleeding analyzed in all the works consulted occurs more frequently in men than in women. Apart from that the condition occurs after 50 years. It is not recommended to perform the procedure in pediatric patients or people under 18 years of age and this is mainly due to sedation and endoscopic procedure as such.
Keywords: Endoscopy; Video; Hemorrhage; Ulcer; High.
Según indica la OMS. La hemorragia digestiva es un síndrome de elevada incidencia y tasa de mortalidad. Sin embargo, la endoscopía a partir de la década del 70 ha constituido un importante avance en el diagnóstico de estos pacientes. La video-endoscopia ocupa una posición importante en la evaluación diagnóstica y manejo terapéutico de la hemorragia digestiva alta (HDA). La seguridad, refinamiento anatómico, y su capacidad para obtener muestras de tejido soportan su uso como principal instrumento diagnóstico. Las amplias diversidades de instrumentos endoscópicos disponibles permiten ampliar su aplicación diagnóstica y terapéutica a un amplio rango de patologías, tanto benignas como neoplásicas, precisando de esta manera la causa y el origen de la hemorragia en la mayoría de los casos. La endoscopía digestiva alta temprana cambia el curso natural del sangrado recurrente en pacientes de alto riesgo, reduciendo con ello la mortalidad, tratando complicaciones potencialmente letales. Se enfoca a la endoscopía con intención terapéutica y que debería ser la intervención más temprana a realizar para el control del sangrado y la prevención del resangrado (Escalante Solis, 2016, pág. 3).
La HDA es una patología que puede poner en peligro la vida del paciente, siendo la urgencia gastroenterológica más frecuente, con una incidencia de 48 a 160 casos por cada 100.000 adultos/año en Estados Unidos y una mortalidad general que alcanza el 14%. Además de tener una alta tasa de mortalidad, los costos hospitalarios generados por esta enfermedad alcanzan cifras elevadas, sobre todo si se presentan complicaciones como el shock hipovolémico, la insuficiencia renal aguda y la neumonía por aspiración. La hemorragia digestiva alta presenta una alta mortalidad global, que se sitúa en la mayoría de las series, en torno al 6-10 % de los casos (Garcés Arias, 2017, pág. 5).
La endoscopia digestiva alta es imprescindible para identificar la lesión sangrante, establecer su pronóstico y aplicar el tratamiento hemostático apropiado. Por otro lado, interviene positivamente en el gasto sanitario, ya que reduce los recursos necesarios, al facilitar la toma de decisiones de alta (evita ingresos innecesarios) y facilita la prevención de recidiva (acorta la estancia hospitalaria). A pesar de ello, la tasa de mortalidad sigue siendo elevada (Soto, de los Ríos, de Aparato Digestivo, & de Aparato Digestivo, s.f).
La hemorragia digestiva alta (HDA) aparece cuando la lesión sangrante se localiza entre el esófago y el ángulo de Treitz, se manifiesta en forma de hematemesis (vomito de sangre roja brillante o sangre rojo oscuro con coágulos o microcoágulos en “poso de café”) y/o melenas (deposición de sangre digerida, de color negro, brillante, pegajosa y fétida) y tiene una incidencia de 50-150 pacientes por 100.000 habitantes/año. La etiología más frecuente de la HDA no varicosa, es la úlcera péptica, siendo ésta responsable del 35-50 % de los casos de sangrado del tubo digestivo alto. El resto de causas de la HDA no varicosa se distribuye entre erosiones agudas de la mucosa gastroduodenal, malformaciones vasculares, síndrome de Mallory Weiss, esofagitis por reflujo, tumores y otras (Soto, de los Ríos, de Aparato Digestivo, & de Aparato Digestivo, s.f).
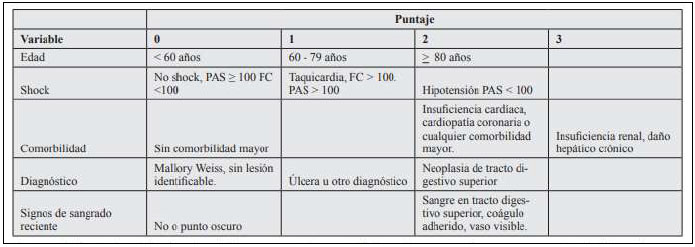
Clasificar a los pacientes en grupos de alto o bajo riesgo para re-sangrado o mortalidad es importante para un adecuado manejo. Para estratificar a los pacientes que presentan HDA, se handesarrollado diferentes sistemas de clasificación de riesgo de modo de facilitar la agrupación de los pacientes según grado de riesgo de re-sangrado, mortalidad, necesidad de admisión en unidad de alto riesgo y determinar la necesidad de endoscopia de urgencia. Estas herramientas diagnósticas se han usado exclusivamente en estudios de investigación y sólo ocasionalmente se utilizan en la práctica clínica (Pavez, Padilla, & Araya, 2010, pág. 477).
| Forrest | Tipo de lesión | % Riesgo de resangrado (sin tratamiento) |
% Mortalidad (sin tratamiento) |
| IA IB |
Sangrado Pulsátil Sangrado en Mapa |
55 (17-100) | 11 (0-23) |
| IIA | Vaso visible | 43 (0-81) | 11 (0-21) |
| IIB | Coágulo adherido | 22 (14-36) | 7 (0-10) |
| IIC | Mácula plana | 10 (0-13) | 3 (0-10) |
| III | Fondo limpio | 5 (0-10) | 2 (0-03) |
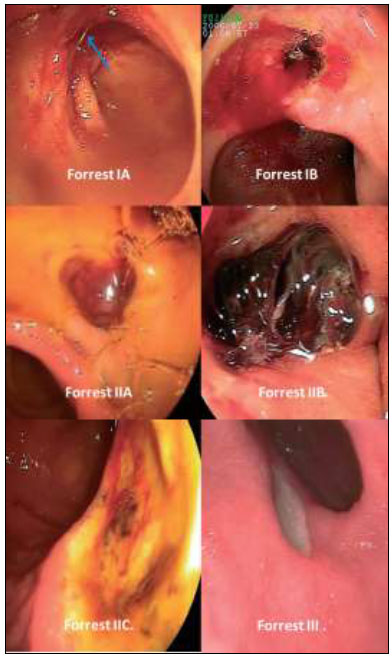
La clasificación de Forrest y los riesgos asociados se muestran en la Imagen 1.
El primer grupo, Forrest I, incluye a las úlceras pépticas con sangrado activo, pulsátil (Forrest IA) o sangrado en napa desde el lecho ulceroso (Forrest IB). El segundo grupo, Forrest II, incluye a úlceras sin sangrado activo al momento de su observación, pero con signos o estigmas de sangrado reciente en el lecho ulceroso, como el vaso visible (Forrest IIA) que se describe como una protuberancia pigmentada de superficie lisa, de menos de 3 mm, la cual corres¬ponde a un pequeño coágulo ubicado sobre el defecto de la pared del vaso que originó el sangrado y que proporciona una hemostasia inestable, el coágulo adherido (Forrest IIB, F) definido como una lesión amorfa, roja, café o negra, de tamaño variable, en general mayor a 5 mm, adherida al lecho ulceroso y que no se desprende con aspiración o lavado del coágulo, señal de una hemostasia algo más avanzada, y finalmente la mácula plana (Forrest IIC) la cual se describe como una mancha pigmentada plana, sin relieve evidente en el lecho de la úlcera. Las lesiones tipo Forrest III corresponden exclusivamente a las úlceras pépticas con fondo limpio fibrinoso, sin ningún tipo de protuberancia o cambio en coloración (Cortés, 2010, pág. 59).

Clasificación de Blatchford
Depende sólo de información clínica y de laboratorio, se usa para identificar pacientes con HDA que necesitan intervención endoscópica.
Clasificación de Rockall
Esta clasificación se basa en cinco variables clínicas y endoscópicas (edad, presencia
Metodología
La investigación quiere determinar si el uso y la técnica de la video endoscopia es la correcta para el tratamiento de la hemorragia digestiva alta (HDA). Para el logro de esta investigación se recurrió a diferentes medios electrónicos en donde se obtuvieron diferentes papeles de trabajo de otros investigadores sobre el tema de estudio. Por ello se clasifica este trabajo como de tipo documental y bibliográfico.
Resultados
1. Diagnostico HDA
La HDA puede presentarse clínicamente como hematemesis, melena o hematoquezia. Generalmente, la hematemesis o melena reflejan el sangrado del tracto gastrointestinal superior y la hematoquezia refleja el sangrado del tracto gastrointestinal inferior, pero cuando el sangrado es abundante y el tránsito intestinal está acelerado la hematoquezia puede deberse a un sangrado gastrointestinal superior (Garcés Arias, 2017, pág. 14).
El sangrado digestivo puede expresarse clínicamente de diferentes formas, dependiendo de la localización del sangrado y la cuantía del mismo. Así tenemos la hematemesis, melena y rectorragia (hemorragia digestiva aguda), o bien no manifestarse clínicamente, detectándose únicamente en pruebas de laboratorio como la presencia de sangre oculta en heces (SOH) o la presencia de anemia ferropénica, habiendo descartado otras causas como pérdidas ginecológicas o malabsorción (hemorragia digestiva crónica). Hematemesis es el vómito de sangre, que puede ser de color rojizo si es reciente y negro o en posos de café si es sangre digerida; la melena se define como la deposición de heces negras, "pegajosas", "alquitranadas" y malolientes. Algunos pacientes con HDA van a debutar con pérdidas de sangre roja por heces (rectorragia o hematoquecia), debido a la intensidad de la hemorragia y/o rapidez del tránsito (Abreu Jarrín, Ramos Tirado, Trejo Muñoz, & Cintado Tortoló, 2013, págs. 135-136).
2. Preparación Endoscopia Digestiva Alta
2.1 Preparación
Para la realización del procedimiento endoscópico el paciente no debe comer ni beber nada en las 8 horas previas al examen. La medicación habitual es mejor no tomarla en las 8 horas previas a la prueba. Los pacientes pueden ingerir ciertos medicamentos que sean estrictamente necesarios como es el caso de medicinas para la hipertensión o la diabetes.
Una semana antes, el paciente no debe ingerir vitaminas que contengan hierro o medicamentos que puedan producir daño a nivel del estómago como analgésicos antiinflamatorios (Diclofenac, ibuprofeno, piroxicam, etc.), aspirina, plavix, alka‐selzer. No tome antiácidos ya que forman una capa que impide la visualización de la mucosa en el momento del examen.
2.2 Identificación y descripción del procedimiento
Se le colocará anestesia local en la garganta para disminuir la sensación de náuseas al pasar el equipo por la faringe y además de esto se tomará una vía endovenosa para colocar el midazolam cuya dosis se calcula de acuerdo al peso del paciente. La prueba consiste en introducir un tubo flexible por la boca para ver el esófago, estómago y duodeno. Para ello es necesario meter algo de aire que puede producir alguna arcada y una sensación de hinchazón del abdomen. Es importante que el paciente este relajado durante la prueba y debe respirar despacio por la boca o la nariz. No se debe tragar la saliva dejándola caer libremente.
2.3 Sedación
La sedación permite una mejor tolerancia y se ha convertido en estos últimos años en una parte fundamental de la endoscopia, con el fin de mejorar la ansiedad, reducir el dolor, el malestar y el recuerdo de la exploración.
2.4 Recuperación
La recuperación del paciente es rápida ya que se utilizan medicamentos de acción corta, se debe recordar de que pueden existir mareos, dificultad en la concentración, sensación de cansancio por lo que el paciente no debe manejar después del procedimiento. Puede presentarse una sensación de fatiga o cansancio después del procedimiento por lo que sugiero descanso posterior al estudio. Algunas personas pueden tener molestia en la garganta la cual desaparece antes de 24 horas.
2.5 Indicaciones para solicitar endoscopía digestiva alta
a. Familiar directo o de 1º grado (hermanos, hijos, padres) con historia de cáncer digestivo.
b. Sospecha clínica de Neoplasia (Esófago, Estómago, Duodeno).
c. Sospecha de Úlcera Péptica refractaria a tratamiento médico.
d. Antecedente de Esófago de Barret ya diagnosticado que requiera control endoscópico.
e. Sospecha de presencia de cuerpo extraño en vía digestiva alta (Diagnóstica/Terapéutica: Urgencia).
f. Antecedente o sospecha de ingesta de cáusticos (Urgencia).
g. Sospecha clínica de Hemorragia Digestiva Alta activa (Diagnóstica/Terapéutica: Urgencia).
Estudio de Reflujo Gastroesofágico en pacientes mayores de 40 años, con refractariedad a tratamiento médico y/o asociado a baja de peso.
Se recomienda la búsqueda de la infección por Helicobacter pylori en todo paciente sometido a endoscopía, salvo que el examen sea normal o la mucosa estudiada sólo presente lesión superficial mínima.
2.6 Contraindicaciones De Endoscopía Digestiva Alta
2.7 Complicaciones De La Endoscopia Digestiva Alta
Las complicaciones de la Endoscopia digestiva (ED) son muy poco frecuentes se calcula que sólo existe una complicación entre cada 1 000 exploraciones diagnósticas, y un máximo de una muerte por cada 10 000 procedimientos.
El consentimiento informado es importante para el manejo del riesgo y debe observarse antes de cada endoscopía.
Complicaciones mayores
Complicaciones menores
Conclusiones
El desarrollo de la investigación indica y comprueba que la técnica de la videoendoscopsia digestiva alta es el procedimiento menos invasivo que se puede emplear para combatir la hemorragia digestiva alta (sin olvidar que cualquier procedimiento medico puede generar complicaciones que salen al momento). Aparte es un procedimiento en el cual no se emplea mucho tiempo y su periodo de recuperación es rápido, disminuyendo los días para recibir el alta hospitalaria, reduciendo los costos tanto para los pacientes como para los institutos de salud.
Hasta ahora no hay estudios que hayan demostrado que la tasa de mortalidad aumente por este procedimiento. Al contrario, la tasa de mortalidad es similar si el procedimiento se realiza en el momento indicado o tardío para un paciente.
La hemorragia digestiva alta analizada en todos los trabajos consultados se da con mayor frecuencia en los hombres que en las mujeres. Aparte que la afección se presenta a partir de los 50 años. No se recomienda la realización del procedimiento en pacientes pediátricos o personas menores de 18 años y esto debido más que todo a la sedación y al procedimiento endoscópico como tal.
Bibliografía
Abreu Jarrín, M., Ramos Tirado, S., Trejo Muñoz, N., & Cintado Tortoló, D. (2013). Caracterización clínico-endoscópica de pacientes con hemorragia digestiva alta. Hospital General Pedro Betancourt de Jovellanos. Revista Médica Electrónica, 35(2), 134-143.
Cortés, P. (2010). Clasificación de Forrest. Gastroenterol latinoam, 21(1), 59-62.
Escalante Solis, S. M. (2016). Utilidad de la videoendoscopia alta en el manejo y el diagnóstico de las hemorragías digestivas. Estudio a realizarse en el Hospital de Especialidades Dr. Abel Gilbert Ponton periodos 2015-2016.
Garcés Arias, G. F. (2017). Endoscopía temprana como determinante pronóstico en hemorragia digestiva alta.
Gonzáles Ochoa, F. N., & Sánchez Román, M. (2012). Correlación de la endoscopia digestiva alta en el diagnóstico de H. pylori demostrado con el estudio histopatológico en pacientes que acuden por primera vez al servicio de videoendoscopía del Hospital de Especialidades Eugenio Espejo.
Pavez, C., Padilla, O., & Araya, R. (2010). Evaluación de la Clasificación de Rockall como predictor de mortalidad en pacientes con hemorragia digestiva alta de origen no variceal. Gastroenterol latinoam, 21(4), 476-484.
Rodríguez, G., & Jicelle, M. (2009). Técnica de endoscopia digestiva alta.
Soto, E. H., de los Ríos, R., de Aparato Digestivo, D., & de Aparato Digestivo, S. (s.f). Actuación de la enfermería en la endoscopia digestiva alta y terapéutica endoscópica de la hemorragia digestiva alta no varicosa.